Ревматический эндокардит – острое или хроническое воспаление внутренней оболочки сердца, которое возникает после перенесенной инфекции. Наиболее распространенная причинная инфекция – стрептококки. Ревматическая лихорадка возникает примерно через 10-20 дней после болезни. Методы лечения направлены на устранение симптомы и уменьшение активности иммунитета. Прогноз зависит от состояния здоровья пациента и сопутствующих осложнений.
Этиология заболевания
Среднегодовая заболеваемость острой ревматической лихорадкой у детей в возрасте 5–15 лет составляет 15,2 случая на 100 000 населения. Хотя ранее ревматическая лихорадка была наиболее распространенной причиной замены или восстановления сердечного клапана, в настоящее время это заболевание встречается относительно редко.
Ревматический эндокардит встречается у детей из-за повышенной частоты возникновения тонзиллита в этом возрасте. Приблизительно от 0,1 до 3% детей, которые остались без лечения стрептококковой болезни, заболевают ревматизмом.
Впоследствии у 40-80% детей развивается ревмокардит. В настоящее время ревматический эндокардит встречается редко, поскольку бактериальные инфекции обычно лечатся последовательно. Однако в развивающихся странах у многих детей по-прежнему развивается воспаление внутренней оболочки сердца.
Причины ревматического эндокардита можно найти в инфекциях, которые уже прошли. Воспаление эндокарда развивается на основе такой инфекции некоторыми бактериями. Но бактериальные инфекции не обязательно являются причинами ревматического или постинфекционного эндокардита: при правильном лечении этих возбудителей обычно нет риска развития ревматического воспаления сердца.
Возбудителями ревматического эндокардита являются некоторые бактерии рода Streptococci. Стрептококки можно классифицировать следующим образом:
- в соответствии с их появлением в группах AQ,
- альфа, бета и гамма гемолитические стрептококки в зависимости от их способности разрушать эритроциты
При ревматическом или постинфекционном эндокардите причинами могут быть только бета-гемолитические стрептококки. Стрептококки группы А являются возбудителями таких состояний, как скарлатина, тонзиллит и фарингит, средний отит и острые кожные инфекции – рожа или пиодермия. Бета-гемолитические стрептококки также обнаруживаются у 10% здоровых детей и взрослых в горле.
Бета-гемолитические стрептококки группы А не вызывают ревматический или постинфекционный эндокардит. У патогенов есть белковые частицы, которые очень похожи на частицы клеток тела. Антитела иммунной системы, которые фактически направлены против белковых частиц стрептококков, тем самым ложно атакуют клетки организма.

Семейные исследования ревматических заболеваний сердца указывают на уязвимость людей с повышенным риском. Выявлены взаимосвязи между развитием ревматической лихорадки и определенным подтипом лейкоцитарного антигена человека. Поэтому наследственность играет важную роль в развитии болезни.
Клиническое течение
Ревматический эндокардит не всегда вызывает явные симптомы. То же относится и к ревматизму, который включает ревмокардит. Обычно первые признаки появляются вскоре после тонзиллита или фарингита. Интервал времени между причинной стрептококковой инфекцией и вспышкой ревматизма составляет около 10-20 дней.
Если развивается ревматическая лихорадка, симптомы воспаления и общего поражения сердца могут отсутствовать или плохо характеризоваться. Основными симптомами воспаления внутренней оболочки сердца являются учащенное сердцебиение и боль в груди. Это может вызвать сердечную аритмию.
В некоторых тяжелых случаях ревматический эндокардит настолько ослабляет сердце, что уменьшается его естественная функция. Потенциальные последствия – одышка, выпуклые яремные вены и снижение работоспособности.
Ревматический эндокардит чаще поражает левый желудочек сердца или клапаны. Симптомы воспаления сердца поражают митральный клапан в 80% случаев, а аортальный – в 20%. В результате ревмокардита клапанные створки утолщаются. Впоследствии либо возникает сильный стеноз, поскольку заслонка не открывается должным образом, либо заслонка теряет функцию клапана.
Ревматический эндокардит возникает наряду с другими признаками ревматизма. Эти симптомы часто включают генерализованные признаки заболевания в дополнение к одноименной лихорадке. Характерным симптомом ревматической лихорадки является острое «блуждающее» воспаление больших и более мелких суставов.
Пораженные суставы перегреты, опухшие и очень болезненные. Иногда развиваются поражения кожи: у 10% пораженных возникает красная ревматическая эритема – розовые пятна в форме колец или гирлянд, которые появляются лишь на короткое время на туловище.
Ревматическая лихорадка у детей также может быть обнаружена в 5-10% случаев маленькими безболезненными узлами под кожей – так называемые ревматоидные узелки. Они обычно образуются на сухожилиях стопы и костных выступах предплечья и гребня подвздошной кости.
Классификация
По локализации выделяют пристеночный, клапанный и тотальный эндокардит. По этиологии выделяют стрептококковый или наследственный эндокардит. По морфологии дифференцируют диффузный (вальвулит Талалаева) и очаговый.
Диагностика
Поскольку ревматический эндокардит может привести к осложнениям, ранняя диагностика особенно важна. Для этого необходимо быстро понять возможные временные отношения с бактериальной инфекцией. Для диагностики ревматической лихорадки, симптомы которой включают эндокардит, проводится комплексное физическое обследование пациентов.
Если есть подозрение на ревматический эндокардит или лихорадку, для диагностики можно использовать рентген: рентгеновское изображение может предоставить информацию о возможных изменениях сустава.
В лабораторных анализах могут быть обнаружены неспецифические маркеры воспаления и антитела против яда возбудителей – A-стрептококков. Рекомендуется определять антитела на 3-4 неделе после начальной инфекции, поскольку в это время регистрируются самые высокие концентрации в крови.
Неспецифическим воспалительным параметром является скорость оседания эритроцитов (СОЭ), ревматическая лихорадка или постинфекционный эндокардит исключаются при нормальной скорости оседания эритроцитов.
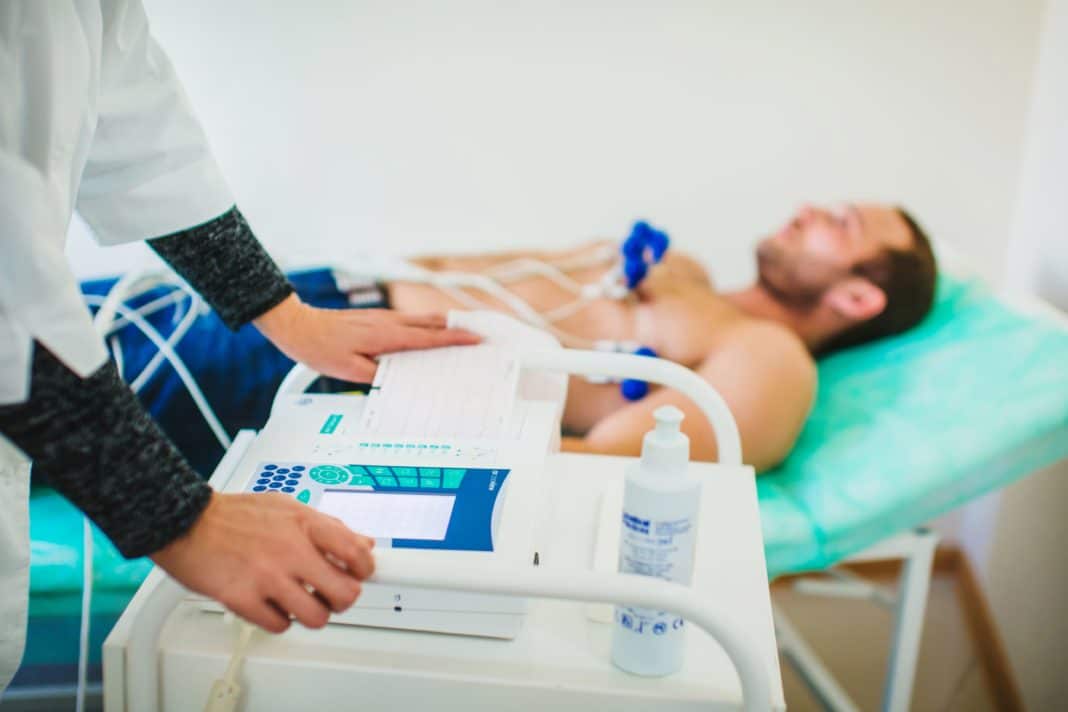
С помощью ЭКГ у пациента могут быть обнаружены аритмии и нарушения проводимости сердца, возникающие в результате ревматического эндокардита. Ультразвуковое исследования можно использовать для изучения деятельности и функций сердечной мышцы и клапанов сердца, и, следовательно, болезней.
Наличие ревматической лихорадки может быть оценено в диагнозе на основе критериев Джонса. Если недавно была стрептококковая инфекция, и у пациентов есть 2 из следующих основных критериев или 1 основной критерий и 2 второстепенных критерия, это говорит о воспалении:
- воспаление сердца,
- лихорадка,
- блуждающий артрит,
- боли в суставах,
- хорея,
- изменения ЭКГ (увеличенный интервал PR),
- ревматическая эритема,
- увеличенные воспалительные параметры,
- подкожные узелки
- повышенное количество антител к стрептококкам,
- ревматическом эндокардите.
В гистологическом исследовании часто выявляется разрастание сосудов, что связано с травмой клапанов сердца, но это не является признаком неосложненного пролапса митрального клапана.
Значительное воспаление редко встречается при ревматических заболеваниях клапанов в хронической фазе. В общем, диагноз ставится по грубому виду клапана, с историей болезни и дополнениями в диагностике.
Методы терапии
Если ревматический или постинфекционный эндокардит находится в острой фазе, абсолютный постельный режим является обязательным в терапии. Чтобы обеспечить успешное лечение, в любом случае необходимо принимать антибиотики (пенициллин) в течение 10 дней. Самостоятельно прекращать терапию категорически запрещено.
Воспаление и боль могут быть уменьшены обезболивающими средствами – ацетилсалициловой кислотой или ибупрофеном. Если наблюдается тяжелый ревматический эндокардит или лихорадка, вводят кортизон или лекарства, которые подавляют иммунную систему – иммунодепрессанты.
Возможные осложнения
Ревмокардит может привести к серьезным осложнениям в виде хронических изменений в клапанном аппарате сердца. Это может повлиять на всю сердечную деятельность в зависимости от степени.
Когда развивается ревматический эндокардит, сердечные клапаны могут продолжать рубцеваться спустя несколько лет. В крайних случаях необходима операция с заменой клапана.
Прогноз
Выявленный на ранних стадиях ревматический эндокардит обычно протекает благоприятно: через 4-8 недель он заживает. Однако, поскольку симптомы воспаления сердца не очень показательны, ревмокардит остается необнаруженным, и повреждение сердца не замечается, пока не станет слишком поздно для терапии. Исход ревматического эндокардита напрямую зависит от скорости начала лечения.
Прогноз ревмокардита зависит главным образом от течения ревматической лихорадки и степени тяжести повреждения клапанов. Прогноз для клапанной сердечной недостаточности благоприятен, если терапия начинается рано.
Если лечение затягивается или ревматический эндокардит рецидивирует в ходе лихорадки, риск хронических изменений возрастает. На ранних стадиях заболевание приводит к смерти примерно в 1% случаев.
Меры профилактики
Воспаление внутренней оболочки сердца можно предотвратить с помощью определенных мер. Поскольку ревматизм является результатом заражения определенными бактериями – бета-гемолитическими А-стрептококками – для профилактики эндокардита в любом случае важно соответствующее лечение инфекций – тонзиллита и фарингита.
Если прописаны антибиотики, рекомендуется их принимать их в соответствии с назначением и не прекращать терапию преждевременно, как только исчезнут симптомы. Любой, у кого был ревматический или постинфекционный эндокардит, может предотвратить его повторение: антибиотики должны приниматься в течение более 10 лет.
После этого пенициллин для профилактики стрептококковых инфекций принимается перед любой процедурой, при которой стрептококки могут попасть в кровоток – перед операцией или стоматологическими вмешательствами. Также рекомендуется вести здоровый образ жизни – пить достаточно жидкости, принимать сбалансированную пищу и заниматься спортом.