Заболевание фиксированный спинной мозг — одна из самых редких патологий опорно-двигательного аппарата, которая диагностируется у 0,01% людей. Часто к ее появлению приводят врожденные патологии. Болезнь всегда начинается незаметно, однако с течением времени у больного появляется комплекс тяжелых симптомов, не дающих вести нормальный образ жизни.
Что это такое?
В медицине это заболевание также известно под названием натяжение терминальной нити (терминальная нить отличается статичным положением внутри спинномозгового канала, и в нормальном состоянии не натягивается). Также болезнь называют тетеринг-синдромом или синдром жесткой концевой нити. Эта патология сложно обнаруживается, но всегда протекает на фоне тяжелых болезненных симптомов.
Описываемое заболевание наиболее часто наблюдается у детей в дошкольном возрасте, так как диагностируют его задолго до наступления зрелого возраста. Как правило, синдром фиксированного спинного мозга обнаруживается на уровне поясницы или в самом нижнем отделе позвоночника, там, где находится конус ниже I2.
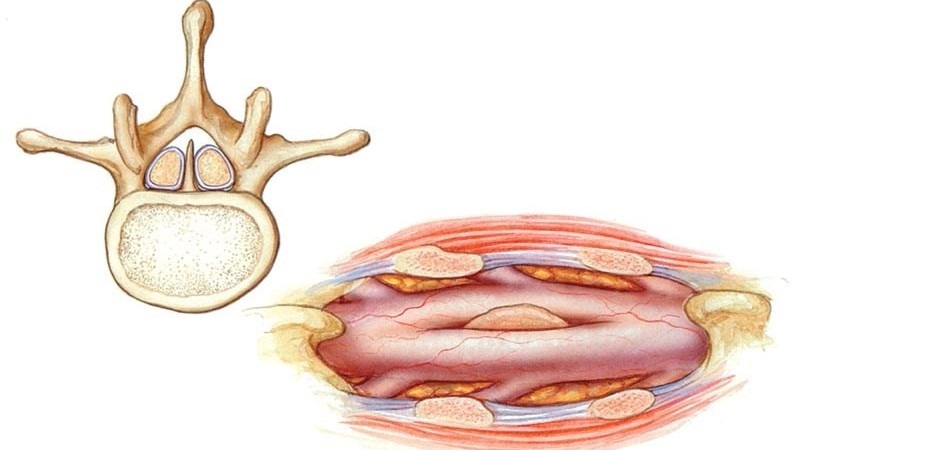
 Выражается недуг сращением оболочек спинного мозга с костяной тканью позвоночного столба. Это означает что спинной мозг зафиксирован, то есть плотно и неподвижно прикреплен к внутренней поверхности спинномозгового канала. При этом вместо жидкости, которая в норме защищает спинной мозг от повреждений при его движении вдоль спинального канала, образуется соединительная, а иногда и костная ткань.
Выражается недуг сращением оболочек спинного мозга с костяной тканью позвоночного столба. Это означает что спинной мозг зафиксирован, то есть плотно и неподвижно прикреплен к внутренней поверхности спинномозгового канала. При этом вместо жидкости, которая в норме защищает спинной мозг от повреждений при его движении вдоль спинального канала, образуется соединительная, а иногда и костная ткань.
При таком сращении (врожденном) не происходит развития нервных клеток и окончаний, и больной ребенок становится инвалидом с многочисленными нарушениями функций опорно-двигательного аппарата. Первое, о чем стоит помнить пациентам, у которых диагностирован фиксированный спинной мозг — что спинальный канал уже не защищает орган, а, напротив, дополнительно травмирует его.
Причины возникновения синдрома
До настоящего момента окончательные причины возникновения фиксированного спинного мозга у взрослых и детей не ясны. Патология может носить врожденный характер, что случается в 80% случаев от общего количества больных, или приобретенный (20% больных обнаруживают проблемы со спиной в зрелом возрасте). Ученые склонны полагать, что она является следствием проблем на этапе внутриутробного развития эмбриона. Развивается болезнь постепенно, и первые ее проявления начинают беспокоить больного после начала хождения.
Среди вероятных причин возникновения недуга у детей врачи называют:
- врожденные доброкачественные и злокачественные опухоли позвоночника,
- врожденная патология «порок Каири», при котором происходит врастание спинного мозга в костные структуры,
- расщепление позвоночника,
- структурные патологии нижних сегментов позвоночного столба.
У взрослых заболевание диагностируется на фоне скрытого спинального дизрафизма, а также при опухолевых процессах в костных структурах позвоночника и тканях спинного мозга. Жертвами заболевания рискуют стать пациенты с миеломенингоцеле (кистами спинного мозга).
В редких случаях фиксация спинного мозга у взрослого или ребенка может происходить после травмы позвоночника, даже если перелома и других явных деструктивных явлений не наблюдалось. Сращение может наблюдаться в сочетании с образованием послеоперационных рубцов после лечения спинномозговой грыжи и других патологий.
Диагностика
Подозрения на синдром фиксированного спинного мозга вызывают специфические симптомы, среди которых значатся:
- внешние изменения в области поясницы — чрезмерный рост волос, дефект кожный (липома и другие опухоли), углубления в мягких тканях на крестце и пояснице, пигментные пятна или обесцвечивание кожи,
- слабые или интенсивные боли в ногах, особенно при ходьбе,
- неспособность нормально управлять ногами — больной часто запинается, начинает косолапить,
- деформация ступней (проявляется при врожденной патологии тетеринг спинномозговой у детей, когда патология фиксированный спинной мозг влияет на развитие нижних конечностей),
- атрофия мышц, чаще на одной нижней конечности, но может быть и на двух,
- врожденные или появившиеся во взрослом состоянии деформации позвоночника, чаще всего это сколиоз и кифоз.
В пользу заболевания свидетельствуют и другие признаки, которые особенно заметны при появлении заболевания у взрослых пациентов. Прежде всего, это изменение походки, недержание мочи (преимущественно ночное). У взрослых больных фиксируются нарушения пищеварения и многочисленные неврологические патологии — нарушения сна, отсутствие контроля над кишечником (непроизвольная дефекация).
С возрастом симптомы заболевания усиливаются, из-за чего нормально передвигаться больной уже не может.
Чтобы с точностью 100% поставить диагноз фиксированный спинной мозг, диагностика должна включать инструментальные исследование. Наиболее информативной считается магнитно-резонансная томография. При таком виде исследования на снимках хорошо видны проявления ССД в виде отсутствия нормального количества спинномозговой жидкости и низко расположенный внутри канала спинной мозг.
Видео
Видео , фиксированный спиной мозг при рождении
Методы лечения
Единственным эффективным методом, которым проводится лечение фиксированного спинного мозга и его симптомов у детей и взрослых, считается хирургическое вмешательство. Оно применяется к 80% больных сразу после постановки диагноза. В 20% случаев пациентам необходима предварительная подготовка в виде медикаментозной терапии. Обычно это происходит при наличии сопутствующих патологий.
Цели хирургического лечения:
- высвобождение спинного мозга и отсоединение его от костных структур позвоночного столба,
- восстановление функций спинного мозга (частично или полностью, в зависимости от степени поражения его тканей).
Применяется несколько видов хирургического вмешательства в зависимости от текущего состояния терминальной нити. Если фиксация спинного мозга незначительна, отсутствует глубокое перерождение его тканей, используется метод ламинэктомии. Проходит процесс без массивного манипулятивного вмешательства с помощью эндоскопических инструментов. При обширном и глубоком изменении тканей мозга проводят полномасштабную операцию, которая включает следующие действия:
- Вскрытие спинномозгового канала в области патологических изменений.
- Отделение фиксированных участков спинного мозга от костей позвоночника.
- Закрытие операционных полостей специальной нитью, если ее не используют, швы фиксируются специальным клеем или скобами.
При лечении прогрессирующей патологии может потребоваться 2-4 операции. Особенно часто многократное вмешательство применяется у пациентов младшего возраста.
Если терапия не дает результат или наблюдаются рецидивы, врач нейрохирург принимает решение об удалении 1 или 2 позвонков. Такой шаг позволяет укоротить позвоночный столб, благодаря чему терминальная нить перестает натягиваться и причинять дискомфорт.
Исход операции зависит от того, на каком этапе развития болезни она была обнаружена. Прогноз на будущее у детей с синдромом фиксированного спинного мозга, диагностированном в дошкольном возрасте, скорее благоприятный. Боль у них проходит сразу после вмешательства, а неврологические нарушения устраняются после грамотной реабилитации.
Если заболевание протекало длительно, повреждение нервных корешков может стать необратимым, и такие симптомы, как парез конечностей, онемение и нарушения функций внутренних органов могут стать необратимыми.
Реабилитация после операции
Сразу после операции больному показана реабилитация, которая необходима для окончательного восстановления функций. Длительность ее определяется тяжестью исходного состояния и вида примененной операции. Если заболевание было обнаружено на начальных стадиях, реабилитация длится от 3 до 6 месяцев. Если же болезнь зашла далеко, потребуется от 6 до 12 месяцев.

Первый этап реабилитации направлен на уменьшение травматических изменений в позвоночнике — последствиями операции на фиксированный спинной мозг может быть воспалительный процесс, поэтому важно уделить внимание профилактике послеоперационных осложнений и заживлению тканей. Больным в течение 3-6 недель показано:
- отсутствие физической активности и нагрузок на спину,
- прием противовоспалительных, противоотечных препаратов и антибиотиков, анальгетиков,
- полноценное питание, которое будет способствовать нормальной работе кишечника на фоне снижения физической активности, а также обеспечивать организм необходимыми питательными веществами.
На втором этапе реабилитации пациентам необходимо начать восстанавливать функции организма и спинного мозга. Для этого им назначают курс массажа и ЛФК, а также физиотерапевтические процедуры. Цель этого этапа — восстановление подвижности спины и конечностей, восстановление работы нервной системы в пораженной области. За 60-80 дней предполагается восстановление чувствительности тела, возвращение способности к управлению мышцами.
Важно! Упражнения ЛФК должны проходить строго под наблюдением и контролем специалиста! Наклоняться, поднимать тяжести, совершать резкие движения больному строго противопоказано!
Третий этап реабилитации предполагает социализацию пациента. Ему необходимо привыкнуть к необходимости дозировать физическую активность, избегать повышенной нагрузки на спину и травм. Иногда для полного восстановления функций требуется несколько лет, но чаще этот период занимает от 6 до 12 месяцев.
В редких случаях даже после длительной реабилитации у пациентов остаются остаточные неврологические нарушения, которые являются следствием необратимых изменений нервных корешков. В этом случае упор делается на социализацию больных. В отдельных случаях проводится операции по устранению таких нарушений. Чаще всего они применяются при недержании кала и мочи, ведь с этими недугами сложно жить полноценной жизнью.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме