Что такое нефросклероз? Заболевание с таким названием впервые появилось в медицинской практике около столетия назад. Нефросклероз почек – сложное патологическое состояние, при котором нормальные ренальные клетки замещаются соединительной тканью, полностью теряя свою функциональность. Недуг ведет к уплотнению, сморщиванию и потере работоспособности пораженной почки, вследствие чего начинают нарастать симптомы почечной недостаточности.
Согласно статистическим исследованиям, сегодня нефросклероз диагностируется у 6 человек на 10 тысяч населения. Нефросклероз не является самостоятельной нозологической единицей, а лишь патологическим состоянием, которое сопровождает сложные варианты течения сахарного диабета, гломерулонефрита, артериальной гипертензии.
Что провоцирует сморщивание почек?
В ходе многолетних исследований ученым удалось выяснить истинные причины нефросклероза. В зависимости от механизмов влияния этиологических факторов на почки выделяют два вида патологического состояния:
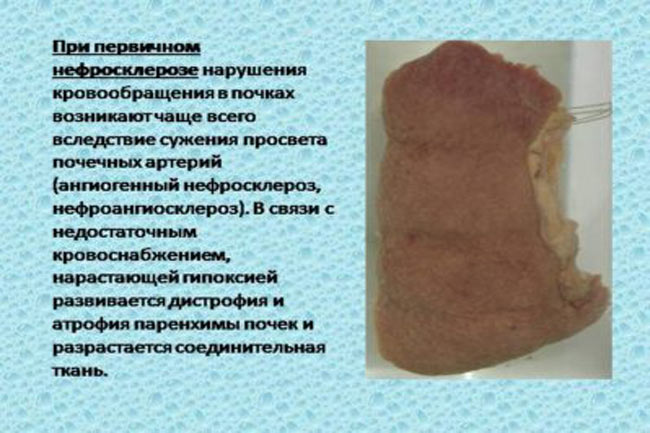
- первичный нефросклероз, который развивается на фоне сужения ренальных артерий, которое возникает при повышенном артериальном давлении, атеросклеротическом поражении почечных сосудов, тромбозе или тромбоэмболии и тому подобное,
- вторично-сморщенная почка, являющаяся результатом воспалительного или дистрофического процесса в паренхиме органа.
Классический пример первичного нефросклероза – первично-сморщенная почка, которая диагностируется на поздних стадиях гипертонической болезни, при тотальном атеросклерозе и других патологических состояниях, ведущих к недостаточности кровоснабжения почки и атрофии частей ее паренхимы. Структурно измененные ренальные клетки, как правило, погибают, а на их месте появляется соединительная ткань. Основываясь на ключевых моментах этиологии недуга, врач может определить вид первичного нефросклероза:
- инволютивный,
- атеросклеротический,
- гипертонический.
Вторичная сморщенная почка – результат самых разных заболеваний паренхимы органа, которые сопровождаются воспалительным, дистрофическим и атрофическим ее поражением. Среди таких болезней почек выделяют гломерулонефрит и пиелонефрит, интерстициальный нефрит, сифилитическое поражение паренхимы, туберкулез органа, почечно-каменная болезнь, сахарный диабет, нефропатия беременных, травмы и тому подобное.
Особый вид поражения представляет собой нефросклероз, который возникает после воздействия на организм человека ионизирующего излучения. Выраженность такой формы патологии зависит от дозы радиации.
Особенности клинической картины
Согласно официальной статистике, примерно каждый десятый житель нашей страны имеет нефросклероз в той или иной степени выраженности заболевания. Почему же тогда этот недуг достаточно редко диагностируется в медицинской практике? Дело в том, что в большинстве случаев пациенты не подозревают о наличии у себя сморщенности почек, так как на начальных этапах формирования патологический процесс не проявляет себя клинически, поэтому любые жалобы у больного человека могут отсутствовать.
Выраженная симптоматика недуга появляется у людей с достаточно запущенным нефросклерозом. Со временем патологическое состояние только прогрессирует и без должного лечения может осложниться сложными вариантами течения почечной недостаточности. Среди классических симптомов нефросклероза следует отметить:

- боли тянущего характера в области поясницы,
- дискомфорт на протяжении дня в зоне проекции почек,
- появление признаков специфической отечности мягких тканей лица и нижних конечностей,
- неутолимое чувство жажды,
- повышение кровяного давления, которое провоцирует развитие интенсивных головных болей, резистентных к анальгетикам,
- учащенные позывы к мочеиспусканию (особенно в ночное время суток), вызванное усиленным мочеобразованием,
- изменение качественных показателей мочи, а именно цвета, мутности, наличия примесей,
- появление чувства дискомфорта к мясным продуктам питания,
- отек сосочка зрительного нерва ведет к появлению специфической пелены перед глазами,
- возникновение периодической кровоточивости десен из-за снижения выработка почками урокиназы,
- одышка и учащение сердцебиения, приступы стенокардии,
- склонность к патологическим переломам,
- вялость, апатия, общее недомогание,
- наличие признаков железодефицитной анемии,
- потеря аппетита и массы тела.

Нефросклероз относится к патологическим состояниям с длительным, хроническим течением, поэтому его симптомы нарастают постепенно, в зависимости от стадии развития недуга. Если верить исследованиям, то от начала морфологических изменений структурных единиц ренальной паренхимы до появления первых симптомов заболевания может пройти несколько лет, а то и десятилетий.
Существует несколько периодов развития заболевания:
- Период появления болезней, которые приводят к нарушению кровоснабжения отдельных участков паренхимы почек.
- Период постепенной гибели нефронов и их замещения соединительной тканью с развитием симптомов хронической почечной недостаточности, которая протекает в четыре стадии:
- самочувствие пациентов остается удовлетворительным, немного снижается работоспособность, появляется никтурия, полиурия, а ТВ общем анализе мочи – белок и пониженная плотность,

- нарастают симптомы азотемии (снижается аппетит, появляется вялость, тошнота, кожный зуд), повышается артериальное давление, нормализуется диурез, улучшается самочувствие,
- работа почек резко ухудшается, в крови нарастает креатинин и мочевина, и больные начинают испытывать чувство сильной жажды, быстро утомляются, перестают нормально питаться,
- изменения начинают носить необратимый характер, увеличивается уремия, моча может отсутствовать полностью либо выделяться в минимальных количествах, снижается память, развивается отек легких и сложные состояния, связанные с нарушением внутрисосудистого свертывания крови.
При первых подозрениях на появление симптомов нефросклероза следует немедленно обращаться к специалистам. Это позволит предупредить тяжелых осложнений и поможет сберечь жизнь человека.
Современные методы диагностики
Главная задача диагностики – определение признаков нефросклероза на самых ранних этапах его развития, когда патологический процесс еще можно приостановить. Сбор анамнеза и осмотр позволяют врачу только предположить наличие у пациента заболевания почек, тогда как объективную оценку состояния здоровья человека дадут лабораторно-инструментальные методики определения недуга, среди которых:

- общий анализ крови определяет снижение количества эритроцитов, тромбоцитов, гемоглобина,
- биохимический анализ крови, в котором наблюдается повышение уровня креатинина и мочевины, а также повышение калия, магния, фосфора,
- общий анализ мочи позволяет определить присутствие в ней белка, снижение плотности и наличие эритроцитов, лейкоцитов,
- ультразвуковое исследование дает возможность констатировать факт наличия в паренхиме почек зон атрофии, отсутствия четкой дифференциации между корковым и мозговым слоем, присутствия кальцинатов,
- допплерография сосудов, которая определяет замедление тока крови в ренальных артериях,
- контрастная ангиография для оценки степени сужения просвета почечных сосудов,
- компьютерная томография, определяющая состояние паренхимы органа, его структуру, положение и отклонения в строении,
- биопсия с взятием биологического материала для его исследования на предмет наличия очагов дегенерации ткани.
Как лечат нефросклероз?
При сморщивании почек лечение зависит исключительно от стадии и клинических проявлений заболевания. На начальных этапах развития патологического процесса, когда еще нет признаков хронической недостаточности со стороны почек, пациентам рекомендовано консервативное лечение, которое преследует сразу несколько целей:
- нормализация водно-солевого баланса,
- улучшение ренального кровотока,
- снижение кровяного давления,
- устранение процесса задержки белковых комплексов и токсинов в организме,
- увеличение количества гемоглобина,
- обогащение организма полезными веществами, среди которых витамины и микроэлементы.

Подобное лечение состоит в ограничении употребления поваренной соли и нормализации питьевого режима. Параллельно пациенту назначаются гипотензивные, мочегонные и анаболические препараты. Больные, у которых происходит сморщивание почек, нуждаются в дополнительном приеме энтеросорбентов и витаминов.
Сегодня ученым удалось создать препараты, которые тормозят развитие нефросклероза и благоприятно влияющие на течение недуга, предупреждая возникновение осложнений. К таким средствам относятся ингибиторы АПФ и блокаторы ангиотензиновых рецепторов, вопросом целесообразности назначения которых должен заниматься квалифицированный врач-нефролог.
На терминальных стадиях развития патологического процесса эффективностью относительно нефросклероза обладают следующие методики:
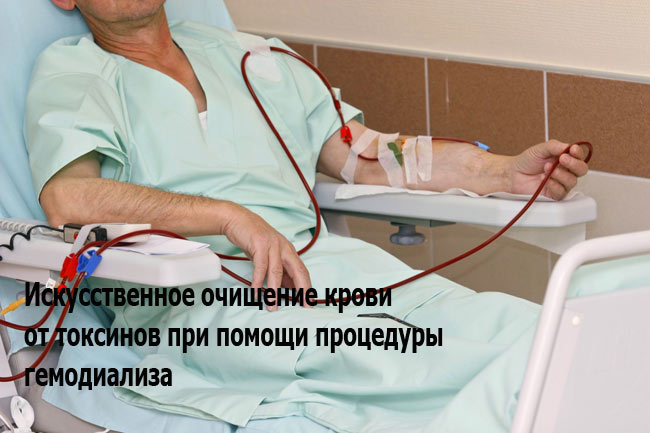
- гемодиализ,
- перитонеальный диализ,
- трансплантация.
Суть гемодиализа заключается в пропускании крови больного человека через специальную мембрану в аппарате искусственной почки. Это позволяет очистить кровь от токсических веществ и нормализовать водно-солевой баланс. Для достижения положительных результатов подобного лечения пациенту необходимо пройти около трех процедур на протяжении недели. Гемодиализ практически не имеет противопоказаний, помимо психических заболеваний.
Перитонеальный диализ – очистка крови с помощью растворов, которые вводятся в брюшную полость, а потом извлекаются из нее методом катетеризации. Для осуществления подобной манипуляции больному человеку не обязательно ложиться в стационар, так как она может выполняться самим пациентом в домашних условиях.
Пересадка органа – самый эффективный метод возобновления его функциональности. Почку для трансплантации могут брать от родственника или используя трупный материал. После такой радикальной операции пациенту назначается длительный курс иммуносупрессивной терапии, которая подавляет активность иммунной системы и предупреждает отторжение донорского органа организмов реципиента.
Можно ли предупредить недуг?
Как известно, любое заболевание всегда проще предупредить, нежели потом вылечить. Это суждение верно и по отношению к нефросклерозу, о чем врачи не устают постоянно оповещать своих пациентов. Современная профилактика соединительнотканного перерождения почки включает в себя целый ряд мероприятий, среди которых:

- отказ от жирных сортов мяса и соли, копченостей, консервов и их замена фруктами, а также овощами, зеленью и молочными продуктами с пониженной жирностью,
- нормализация питьевого режима (каждый день человек должен употреблять 2-3 литра воды),
- контроль массы тела,
- активный образ жизни, частые прогулки на свежем воздухе, полноценный сон,
- отказ от курения и алкогольных напитков,
- сведение к минимуму вероятности контакта с токсическими веществами, пестицидами, фунгицидами и другими химикатами,
- контроль артериального давления, уровня холестерина и сахара в крови.
Важно ежегодно проходить профилактический осмотр у специалиста и контролировать состояние почек. А также ни при каких обстоятельствах не заниматься самолечением заболеваний мочевыделительной сферы, не назначать себе антибактериальные препараты, не принимать сомнительные биодобавки или средства для похудения, которые могут спровоцировать процесс перерождения паренхимы почек.
Нефросклероз – серьезная проблема, которая в настоящее время касается каждого. От недуга не застрахован никто. Именно поэтому следует быть внимательным к своему здоровью, и при наличии каких-либо жалоб немедленно обращаться к врачам.