Гипертония (синоним: гипертоническая болезнь) – хроническое сердечно-сосудистое заболевание, которое характеризуется стойким повышением АД выше 140/90 мм рт. ст. В статье мы разберем, что такое РААС, и сколько пить воды при гипертонии.
Внимание! В международной классификации болезней 10 пересмотра (МКБ-10) гипертензивное расстройство обозначается кодом I10.
О балансе, воде и АД
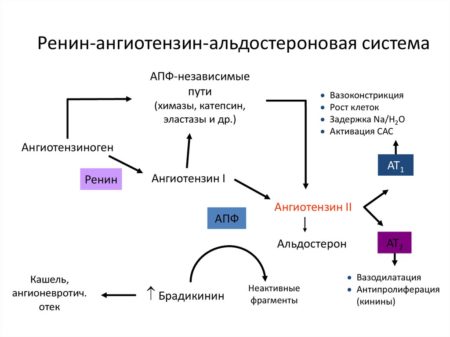
Ренин-ангиотензин-альдостероновая система (РААС) – важная система регулирования артериального давления, количества и состава внеклеточной жидкости. Она активируется при низком АД, уменьшении объема крови, гипонатриемии и возбуждении симпатической нервной системы.
РААС удерживает воду и натрий в организме, повышает артериальное давление. Многие антигипертензивные препараты тормозят работу РААС. Они используются для лечения гипертонической болезни, сердечной недостаточности и выраженных отеков.

В начале каскада реакций РААС высвобождает фермент ренин из специализированных участков ткани почек (юкстагломерулярного аппарата).
Юкстагломерулярный аппарат регулирует АД, содержание мочевой соли в мочевом канале, реагирует на сигналы от вегетативной нервной системы (ВНС) и различных гормонов. Миоэпителиальные клетки образуют и хранят гранулы ренина.
Следующие состояния приводят к высвобождению ренина:
- Снижение почечного кровотока,
- Снижение АД,
- Уменьшение количества жидкости, отфильтрованной в почечных корпускулах (снижение скорости клубочковой фильтрации),
- Низкая концентрация физиологического раствора (ионов хлорида) в моче,
- Активация симпатической нервной системы.
Ренин всегда высвобождается при понижении АД (например, при стенозе почечной артерии) или потере физиологического раствора и воды, а, следовательно, уменьшении объема крови.
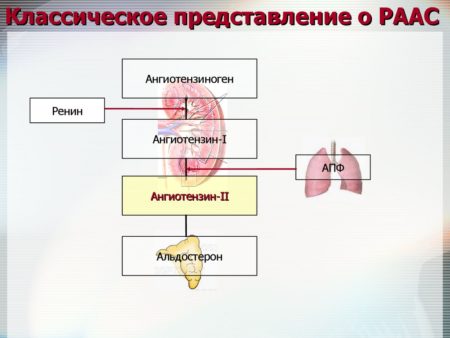
Ренин, выделенный в почках, действует как белок-расщепляющий фермент (протеаза) и расщепляет декапептидный ангиотензин I из белкового ангиотензиногена, продуцируемого в печени. Ангиотензин I превращается другим ферментом (ангиотензинпревращающим) в октапептид ангиотензин II – конечный продукт ферментативного каскада, который оказывает специфическое действие на организм.
Ангиотензин II вызывает сильное сужение тонких кровеносных сосудов, что непосредственно приводит к повышению АД.
В почках ангиотензин II вызывает наибольшее сужение тех сосудов, которые переносят кровь от тел почек (клубочков). В результате повышается сосудистое сопротивление в области оттока клубочков и, следовательно, кровяное давление в капиллярных петлях почечных корпускул.
Поскольку давление в капиллярных сетях – это основная движущая сила фильтрации, данный механизм позволяет поддерживать работу почек, несмотря на снижение перфузии.
В коре надпочечников ангиотензин II приводит к высвобождению альдостерона. Это способствует возврату натрия и воды в почечных канальцах из мочи в кровь, в результате чего содержание соли и объем крови повышаются.
В гипофизе ангиотензин II приводит к увеличению высвобождения антидиуретического гормона (вазопрессина). Этот гормон замедляет экскрецию воды почками и, таким образом, удерживает ее в тканях.
Все эти эффекты приводят к увеличению содержания соли и воды в организме, что повышает объем крови и, следовательно, кровяное давление. Гормоны РААС помогают компенсировать снижение кровяного давления из-за потери жидкости за счет сохранения оставшихся запасов соли и воды.
Отрицательная обратная связь из-за чрезмерной активации системы исключается. Таким образом, повышенное кровяное давление, ангиотензин II, а также альдостерон ингибируют выделение ренина.
При снижении общего циркулирующего объема крови в организме (например, из-за тяжелой кровопотери) почечные артерии плохо перфузируются, и давление в них падает. В ответ некоторые клетки почек (юкстагломерулярные клетки) выделяют ренин.
Компоненты РААС
Ренин
Аспартил-протеаза, которая катализирует расщепление ангиотензиногена на ангиотензин I. Ренин продуцируется юкстагломерными клетками в почках при помощи симпатической нервной системы Ренин выпускается при гиповолемии, низком давлении, гипонатриемии и симпатической стимуляции.
АПФ
Дипептидил карбоксипептидаза, которая превращает ангиотензин I в ангиотензин II. АПФ находится в основном на поверхности эндотелиальных клеток, которые обращены к просвету кровеносных сосудов. Легкие являются важным органом для образования ангиотензина II.
Ангиотензин I
Ангиотензин I образуется в организме с помощью ренина из ангиотензиногена. Он сам по себе неактивен. В присутствии АПФ ангиотензин I расщепляется до ангиотензина II, который ответственен за гипертензивные эффекты.
Недавно был обнаружен другой путь ангиотензина I. Вещество расщепляется на гептапептид ангиотензин (1-7) в присутствии АПФ типа 2 и других пептидаз, которые взаимодействует с ранее неизвестным рецептором ангиотензина.
Ангиотензин впервые был описан в 1940 году. Немецкий ученый обнаружил, что ангиотензиноген, полученный в печени, представляет собой субстрат для почек-производного фермента ренина. В результате ферментативной реакции может быть найдено вещество, которое приводит к вазоконстрикции и повышению АД. Прошло более десяти лет, прежде чем Леонард Т. Скегс показал, что ангиотензин представляет собой смесь по меньшей мере двух разных веществ.
Ангиотензин II
Данное вещество взаимодействует с рецепторами ангиотензина II (AT-рецепторы). Путем активации рецептора АТ1 сокращаются сосуды. В почках скорость клубочковой фильтрации увеличивается за счет сжатия эфферентных сосудов. В надпочечниках ангиотензин II стимулирует выделение альдостерона и адреналина, а в гипофизе – высвобождение вазопрессина.
Чувство жажды стимулируется АТ1 рецепторами в гипоталамусе. Хроническая стимуляция АТ1 рецептора, однако, приводит к стимуляции митогенеза и гипертрофии сердца. На острые и хронические эффекты ангиотензина II можно влиять при помощи ИАПФ и сартанов.
Ангиотензин II демонстрирует высокое сродство и к рецепторам АТ2. Значение этих рецепторов остается спорным. Эксперименты на животных предположили, что влияние на АТ2 неоднозначно. Ангиотензинамид, производное ангиотензина II, является кардиостимулирующим и гипертензивным препаратом.
Альдостерон
Альдостерон – минералокортикоид, который образуется в самом внешнем слое коры надпочечников. Он увеличивает реабсорбцию ионов натрия и воды в почках, способствует выведению ионов калия и протонов с мочой.
Ангиотензин III
Ангиотензин II деградирует до неактивных продуктов аминопептидазами в многоступенчатом процессе. Однако промежуточные соединения, такие как ангиотензин III и IV, могут по-прежнему проявлять некоторую биологическую активность. Ангиотензин III связывается с умеренной эффективностью с АТ1, тогда как ангиотензин IV является лигандом для АТ4-рецепторов.
Недавно был обнаружен альтернативный путь расщепления ангиотензина II с использованием ангиотензинпревращающего фермента типа 2.
Как влиять на эту систему?
Есть препараты, которые влияют на РААС и регуляцию кровяного давления. При гипертензии применяются бета-блокаторы или ингибиторы АПФ. Бета-блокаторы ингибируют высвобождение ренина, а ИАПФ – образование ангиотензина II. В обоих случаях это приводит к снижению АД,
Ослабление вредных эффектов продолжительной стимуляции АТ II достигается путем прямого ингибирования АПФ или прямого антагонизма AT-рецепторов. Имеются доказательства, подтверждающие благоприятные эффекты ингибиторов АПФ в снижении неблагоприятных клинических результатов после ИМ.
Другие исследования продемонстрировали, что ИАПФ по сравнению с плацебо уменьшают объемы левого желудочка (ЛЖ), замедляют прогрессирование дилатации ЛЖ и увеличивают систолическую функцию. Это частично объясняет их клиническую эффективность в снижении сердечно-сосудистых событий после ИМ и лечении сердечной недостаточности.
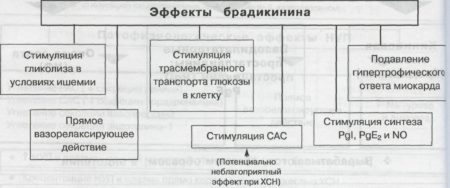
Важные положительные эффекты этих соединений являются многофакторными и включают переходные сокращения уровней АТ II и альдостерона (оба они оказывают прямое сосудосуживающее и гладкомышечное пролиферативное действие) и снижают деградацию брадикинина (вазодилататора).
Интересно! Если уменьшить употребление соли, эффективность лекарственных средств повысится. При регулярном ограничении соли давление значительно понижается. Переизбыток натрия увеличивает степень гипертонии и повышает риск развития осложнений.
Блокируя ангиотензин на уровне рецепторов, блокаторы ангиотензиновых рецепторов (БАР) обеспечивают альтернативный и более прямой подход к ингибированию эффекта АТ II. Потенциальные преимущества БАР перед ИАПФ включают прямой и селективный антагонизм рецептора АТ1 (независимо от уровня АТ II). БАР имеют меньший профиль побочных эффектов, потому что блокада рецептора АТ1 не увеличивает концентрацию брадикинина (которые, как считается, опосредуют многие побочные эффекты ИАПФ).
Выпускаются также препараты, которые ингибируют действие альдостерона (спиронолактон). Они в основном используются как диуретики при миокардиальной недостаточности и первичном гиперальдостернизме.
При вторичном гиперальдостеронизме организм выделяет слишком много альдостерона. Причиной обычно становится чрезмерная активация РААС из-за заболевания почек.
Клинические исследования
Несмотря на богатые экспериментальные данные, свидетельствующие о влиянии блокады АТ1-рецепторов на ремоделирование желудочков, исследования на животных выявили противоречивые результаты. Ремоделирование желудочков часто является промежуточным процессом для нескольких неблагоприятных сердечно-сосудистых исходов. В некоторых исследованиях было выявлено минимальное влияние на ремоделирование, в то время как другие регистрировали ингибирование гипертрофии ЛЖ, дилатации желудочков и отложения коллагена по сравнению с плацебо.
Большие исследования, оценивающие эффекты блокады АТ1 у людей, ограничены и в основном включают пациентов с миокардиальной недостаточностью.
В недавнем исследовании участвовало 768 пациентов с сердечной недостаточностью II-IV степени. Пациентов рандомизировали на прием кандесартана, эналаприла или их комбинации. Пациентов оценивали в течение 43 недель. Никаких существенных различий между эналаприлом и кандесартаном в отношении объема желудочков выявлено не было. Это первое сравнительно крупное исследование, в котором показано, что комбинированная терапия значительно ослабляет ремоделирование желудочков по сравнению с одним только агентом.
Как упоминалось ранее, клинические исследования, оценивающие влияние БАР на ремоделирование желудочков, весьма ограничены. БАР способны ослаблять дилатацию желудочков, но их эффекты довольно скромные по сравнению с установленными антиремоделирующими эффектами ингибиторов АПФ. Комбинированная терапия с ИАПФ и БАР, по-видимому, полезнее, чем применение любого агента в отдельности. Двойная блокада системы ренин-ангиотензин-альдостероновой системы на уровне фермента и рецептора должна еще более ослаблять ремоделирование.
Положительный эффект БАР на ремоделирование после ИМ не имеет фактических доказательств. Эхокардиографическое исследование, включающее 225 пациентов, показала, что и каптоприл, и лозартан улучшают функцию желудочков. Недостатки этого исследования: небольшой размер выборки, ограниченная возрастная группа (50 лет и старше), акцент на индексах стенокардии, а не на фактических объемах желудочков, короткий период наблюдения.
Сколько нужно принимать жидкости при гипертонии?
Многие спрашивают, можно ли пить воду при высоком давлении? Воду пить необходимо и при высоком, и при пониженном давлении. Вода – жизненно важное вещество, которое участвует во многих биохимических процессах.
Чистая вода (H2O, Mr = 18,015 г/моль) – прозрачная бесцветная жидкость без запаха и вкуса. Она состоит из двух атомов водорода и одного атома кислорода. Вода способна растворять многочисленные вещества. Он участвует в жизненно важных химических реакциях, например, гидролизе.
Поскольку вода является донором и акцептором водородных связей, она имеет сравнительно высокую температуру плавления (0 °C) и кипения (100 °C). Вода незаменима для жизни. Человеческое тело состоит из нее на 60%.
Можно ли гипертоникам пить много воды? Ежесуточно рекомендуется выпивать по 1-2 литра жидкости (в зависимости от массы тела). Минеральная вода способна значительно повышать степени АД, поэтому не рекомендуется употреблять ее постоянно.
Пациенты интересуются, вода повышает или понижает давление? Вода с высоким содержанием натрия способна поднимать АД, поэтому рекомендуется соблюдать осторожность при регулярном употреблении такого вида жидкости.
Совет! Правильно понизить повышенное АД можно только под наблюдением врача. Если сильно повышается давление, не рекомендуется употреблять препараты без назначения врача или использовать непроверенные медициной методы.

